FIV (Fécondation in Vitro) "CLASSIQUE" (par opposition à l'ICSI)
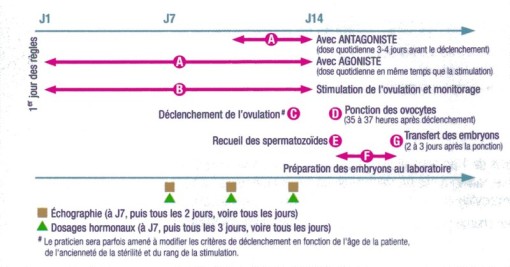
Comment se déroule une FIV en pratique?
Contrairement à une grossesse naturelle ou à une insémination au cour desquelles la rencontre entre l'ovocyte et les spermatozoides s'effectue dans les trompes utérines de la femme, cette rencontre ou fecondation est effectuée in vitro ("dans du verre") lors d'une FIV. Largement utilisée dans le monde depuis plus de 20 ans, cette technique repose sur les étapes suivantes:
La
désensibilisation
ou blocage des
fonctions hormonales ovariennes : ce blocage momentané permet de contrôler la stimulation ovarienne que nous allons provoquer . Il repose sur
l'administration d'agonistes ou d'antagonistes de la GnRH qui peuvent être injectés par voie sous-cutanée ou intra-musculaire selon différents protocoles thérapeutiques (longs ou courts).
La stimulation ovarienne se fait par injection sous-cutanée d'un traitement à base de gonadotrophines, hormones qui stimulent la production d'ovocytes par les ovaires. Nous suivront ensemble attentivement le déroulement de cette stimulation en effectuant régulièrement des dosages hormonaux et des échographies par voie vaginale (c'est le monitorage de l'ovulation). Ce suivi précis permettra de s'assurer de l'efficacité du traitement, d'adapter si besoin les doses d'hormones prescrites et de déterminer la date idéale pour déclencher l'ovulation.
Le déclenchement de l'ovulation est provoqué par injection sous-cutanée d'une hormone spécifique (stylo d'auto injection).
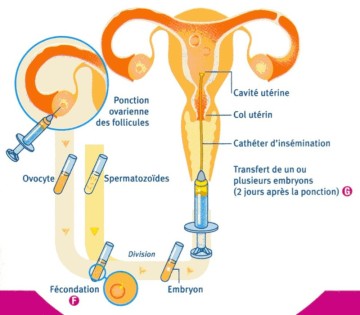
La ponction des follicules ovariens pour prélever les ovocytes a lieu 36 heures environ après le déclenchement de l'ovulation, s'effectue au bloc opératoire par voie vaginale sous contrôle échographique, et sous anesthésie le plus souvent générale (d'où l'indispensable consultation d'anesthésie au préalable).
La
préparation
du sperme, et la sélection des spermatozoïdes de meilleure qualité, est effectuée en parallèle au laboratoire à qui l'homme aura donné son sperme le jour de la ponction. S'il s'agit du sperme d'un donneur, la banque de sperme (CECOS,
à l'hôpital) vous remettra des paillettes congelées que vous devrez transporter dans
un cathéter de transfert contenu dans une boîte isotherme jusqu'au laboratoire.
La Fécondation In Vitro à proprement parler est la mise en contact au laboratoire du ou des ovocyte(s) et des spermatozoïdes. Elle marque le début du développement embryonnaire.
Le transfert dans la cavité utérine des embryons les plus «beaux» (des critères de qualité précis permettent au biologiste de sélectionner les embryons qui auront le plus de chance de permettre une grossesse). Ce transfert a habituellement lieu 2 à 3 jours après la ponction des follicules et se fait par voie vaginale, à l'aide d'un cathéter souple, au laboratoire de FIV de Saint Roch.
Après ce transfert, environ 12 jours sont nécessaires pour avoir l'assurance du début d'une grossesse. Celle-ci sera définie par la présence de B-HCG dont le dosage sérique sera répété tous les 2 jours pour vérifier l'évolution de la grossesse. Une échographie sera pratiquée précocement pour vérifier l'emplacement des embryons dans l'utérus et leur nombre.
Quelles sont les chances de succès de la FIV?
Quelle que soit la cause de la stérilité, le nombre de grossesses obtenues
dans le cadre d'une FIV est proche d'une grossesse pour 4 tentatives, ces chances de grossesse ayant doublé en 20 ans. Les chances de succès diminuent cependant avec l'âge de la patiente, notamment au-delà de l'âge de 38 ans, et en cas de tabagisme.
Selon un rapport de l'Agence de Biomédecine, la FIV a permis en France de faire naître 4 300 naissances en 2005.
Quels sont les risques du traitement?
a/ Les risques inhérents à la stimulation
ovarienne : il s'agit de l'hyperstimulation
ovarienne, réponse ovarienne excessive qui se traduit par des douleurs dans le bas du
ventre, une augmentation du volume de l'abdomen et/ou des nausées. Devant la survenue de ces symptômes, contactez moi rapidement ou le centre de FIV de Saint Roch, ou venez
aux Urgences de Saint Roch, certains syndromes d'hyperstimulation pouvant justifier une hospitalisation. Ce syndrome est cependant rare, ne
concerne qu'environ 3 % des stimulations et peut être diminué avec certains protocoles thérapeutiques. Il entraine bien entendu l'abandon de la tentative en cours.
N'hésitez pas à demander des explications .
b/ Les risques liés à la ponction
ovocvtaire : ce sont les risques traditionnels
d'un acte chirurgical (tels que les infections, les hémorragies...) qui sont gérés par le médecin ponctionneur et l'anesthésiste...
Quelques douleurs peuvent suivre la ponction, mais des médicaments antalgiques suffisent généralement à les réduire.
c/ Les risques propres à la FIV : ce sont essentiellement les grossesses multiples, 20 % des FIV étant associés à la naissance de jumeaux et seulement 0,4 % à celle de triplés... Ce risque de grossesse multiple est étroitement lié au nombre d'embryons transférés et peut être prévenu par le transfert d'un unique embryon s'il est de très bonne qualité (mais, a contrario, ce transfert d'un embryon unique peut diminuer les chances de succès).
Formalités administratives et examens préalables obligatoires
Pour que ce traitement puisse être effectué et pris en charge par la Sécu, il vous sera demandé :
- de justifier de votre identité (carte d'identité, passeport),
- d'apporter la preuve de vos liens maritaux (livret de famille) ou de vie commune depuis au moins 2 ans (PACS, quittance de loyer, certificat de vie commune),
- de signer les consentements à l'AMP.
Des examens seront par ailleurs vérifiés et prescrits si une mise à jour est nécessaire (bilan d'infertilité à jour):
- pour les 2 membres du couple : sérologie datant de moins de 1 an pour éliminer tout risque de maladie virale transmissible,
- pour la femme : bilan hormonal et hystérosalpingographie, radiographie permettant de contrôler l'utérus et les
trompes,
- pour l'homme : analyse du sperme (spermogramme, spermocytogramme, test de migration de survie et spermoculture de moins de 3 mois),
Les "3" fameuses consultations devront être à jour (moins d'un an)
-
avec l'anesthésiste
-
avec un des médecins biologistes du centre FIV
-
avec le médecin référent coordonateur FIV
En France, 4 tentatives de FIV avec ou sans ICSI sont prises en charge par la Sécurité Sociale, après demande d'entente préalable, avant 43 ans.